患者教育课堂
- 精选 前列腺靶向穿刺---前列腺癌诊断的精准制导武器
1 什么是“前列腺靶向穿刺”? 高质量的磁共振可以很好的显示前列腺的正常和肿瘤组织形态。“前列腺靶向穿刺”就好比在磁共振这种GPS导航下寻找并穿刺肿瘤病灶。有了他的帮助,医生能够更精准的对患者前列腺内的病灶进行瞄准和抓捕,使得再狡猾的病灶也无处遁形。我们通过计算机软件的帮助,将磁共振信息与穿刺过程中的超声影像重叠在一起,这种带有“导航”的靶向穿刺能够在穿刺过程中随时观察磁共振的影像并穿刺可疑的位置,可以说是指哪打哪,就像能够精确制导的导弹。2 “前列腺靶向穿刺”的优点是什么? “前列腺靶向穿刺”最大的优点就是精准,提高穿刺阳性率、避免不必要的穿刺、减少患者痛苦。传统的前列腺穿刺是一种“系统穿刺”,医生需要在前列腺内均匀的穿刺十几针甚至更多针数,希望能够捕捉到肿瘤。而“前列腺靶向穿刺”仅需在磁共振提示的可疑病灶处穿刺1至2针,即可完成精准诊断。3 “前列腺靶向穿刺”的局限是什么? “前列腺靶向穿刺”比“系统穿刺”需要专门的穿刺床、穿刺架等设备,需要高质量的前列腺磁共振影像资料,进行穿刺的医生需要具备充足的影像学知识和娴熟的穿刺技巧。因此“前列腺靶向穿刺”需要在大型医院有经验的团队中才可以顺利实施。 江苏省人民医院刘边疆教授团队近年来广泛开展“经会阴磁共振-超声融合前列腺靶向穿刺”(肛门与阴囊之间的区域)途径,在显著提高穿刺准确率的前提下,降低了系统穿刺(经直肠途径)的损伤和出血、感染等风险;患者穿刺前可以不需要停止服用阿司匹林等抗凝药物,避免血栓的风险。
刘边疆 主任医师 江苏省人民医院 泌尿外科3482人已读 - 精选 前列腺癌根治术后排尿控制不佳怎么办?
接受前列腺癌根治手术后,或多或少都会出现排尿控制不如术前,恢复时间也因人而异。因此手术之后除了关注PSA等肿瘤指标变化外,还需要您学会并坚持一种叫“凯格尔运动”的训练方法,可以提高甚至恢复尿控功能,提高生活质量。
 刘边疆 主任医师 江苏省人民医院 泌尿外科4118人已读
刘边疆 主任医师 江苏省人民医院 泌尿外科4118人已读 - 精选 前列腺癌穿刺专家共识
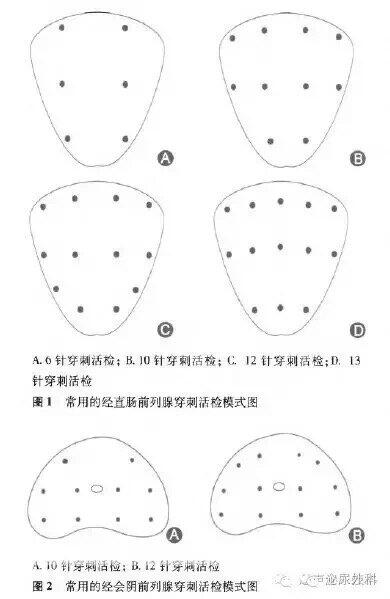
前列腺癌的流行病学特征有明显的地域和种族差异。在全球范围内,前列腺癌在男性恶性肿瘤中发病率占第2位,欧美国家前列腺癌的发病率高于亚洲国家。 近年来,我国前列腺癌的发病率和病死率均呈现明显的持续增长趋势,1998年中国前列腺癌粗发病率为3.52/10万,至2008年发病率增加了212.5%,达到11.00/10万,10年间的年增长比例为12.1%;1998年中国男性前列腺癌死亡率为1.81/10万,2008年增加了124.9%,达到4.07/10万,年增长率为8.4%。 多数地区新确诊的患者中晚期比例高于欧美国家,这将对我国前列腺癌患者的治疗效果及长期生存产生直接影响。如何提高前列腺癌的早期诊断率是我国前列腺癌临床诊疗中面临的重要问题。 目前,前列腺穿刺活检仍是确诊前列腺癌的金标准。临床上使用最为广泛的是超声引导下经直肠或经会阴前列腺系统穿刺活检,但此项技术在全国许多医院尚未普及,仍有医院通过手指引导下的穿刺来诊断前列腺癌。 随着影像学技术的进步,多参数MRI诊断前列腺癌的敏感性和特异性越来越高,基于多参数、超声造影、超声弹性成像的靶向穿刺、融合穿刺技术的快速进展,有效提高了穿刺阳性率,但新技术对硬件和操作技巧的要求更高,推广普及难度较大。此外,关于前列腺穿刺活检的指征、穿刺人路、穿刺针数、重复穿刺指征以及穿刺相关并发症的预防和处理方面,国内尚无统一的规范。 为普及穿刺活检知识、规范临床操作,提高我国前列腺癌早期诊断整体水平,中华医学会泌尿外科学分会和中国前列腺癌联盟专家组结合各国指南及此领域热点问题、相关文献,编制此共识。 1前列腺初次穿刺指征和禁忌证 中国前列腺癌联盟(CPCC)开展的一项前列腺穿刺活检现状调查结果显示,我国前列腺穿刺活检患者与欧美国家相比具有PSA高、前列腺体积小、Gleason评分高、阳性率低等特点。 本共识建议的前列腺穿刺指征包括: ①直肠指检(digital rectal examination,DRE)发现前列腺可疑结节,任何PSA值; ②经直肠前列腺超声(transrectaluhrasonography,TRUS)或MRI发现可疑病灶,任何PSA值; ③PSA>10μg/L;@PSA 4~10μg/L,f/t PSA可疑或PSAD值可疑。 前列腺穿刺的禁忌证包括: ①处于急性感染期、发热期; ②有高血压危象; ③处于心脏功能不全失代偿期; ④有严重出血倾向的疾病; ⑤处于糖尿病血糖不稳定期; ⑥有严重的内、外痔,肛周或直肠病变。 2前列腺穿刺活检术的实施 1.穿刺术前常规检查:患者行前列腺穿刺活检术前应常规行血、尿、粪三大常规及凝血功能检查,有肝肾功能异常病史者需复查肝。肾功能。因前列腺穿刺活检术会引起前列腺局部MRI影像的改变,故如需通过MRI评估临床分期,通常建议在前列腺穿刺活检前进行。基于多参数MRI的靶向穿刺在初次穿刺中并不能显著提高穿刺阳性率,在多中心前瞻性临床研究得出进一步结论前,不推荐多参数MRI作为初次穿刺之前的常规检查。 2.预防性抗生素的应用:经直肠超声引导下前列腺穿刺活检术之前,应常规口服或静脉预防性应用抗生素,喹诺酮类抗生素是首选,目前的临床数据显示单次应用与用药1~3d的效果相当。穿刺术后的严重感染多与喹诺酮类药物耐药有关。经会阴前列腺穿刺前不需要预防性应用抗生素。 3.肠道准备:经直肠前列腺穿刺活检前清洁肠道是常规操作,开塞露可代替灌肠,建议穿刺前碘伏清洁肠道。 4.围手术期抗凝及抗血小板药物的使用:对于有心脑血管病风险、支架植入病史的长期口服抗凝或抗血小板药物的患者,围手术期应综合评估出血风险及心脑血管疾病风险,慎重决定相关药物的使用。尽管有前瞻性研究结果表明,前列腺穿刺时不停用小剂量阿司匹林并不增加严重出血的风险,但多数学者仍建议围手术期停用抗凝及抗血小板药物。阿司匹林及其他非甾体类抗炎药穿刺前应停用3-5d,氯吡格雷应停用7d,噻氯匹定应停用14d,双香豆素建议停用4~5d。 5.穿刺针数和部位:Hodges等引于1989年提出前列腺6针系统穿刺法,但穿刺阳性率仅为20%~30%,已不作为初次穿刺的首选。建议前列腺体积为30-40 ml的患者,需接受不少于8针的穿刺活检,推荐10—12针系统穿刺作为基线(初次)前列腺穿刺策略。穿刺针数的增加不显著增加并发症的发生率。饱和穿刺可作为一种穿刺策略。 常用的经直肠。和经会阴前列腺穿刺活检模式图见图1和图2。 6.麻醉:经直肠和经会阴前列腺穿刺对麻醉的要求不同。通常大多数患者在经直肠穿刺中未经麻醉也能很好耐受。超声引导下前列腺周围阻滞是经直肠前列腺穿刺麻醉的最优选择,其效果优于经直肠灌注局麻药物。如果是经会阴前列腺穿刺,则需要增加对进针区域皮肤的局部麻醉。 7.穿刺信息的记录:穿刺过程中应详细记录穿刺相关信息,包括前列腺各径线长度、超声异常信号的大小及位置、穿刺标本序号对应的大概位置。 3前列腺穿刺相关并发症及处理 穿刺后主要并发症包括感染、血精、血尿、血便、发热、尿潴留、迷走神经反射、前列腺炎、附睾炎等。 1.血尿:血尿是经直肠前列腺穿刺的常见并发症,主要是由于穿刺针刺破尿道或膀胱引起。穿刺术前停用抗凝血类药物,穿刺时避开尿道和膀胱减少穿刺损伤,能够有效减少血尿的发生。严重血尿时可留置三腔导尿管牵引压迫止血。 2.血便:穿刺针损伤直肠黏膜可引起血便,血便的发生率较低,常在穿刺术后很快消失。如术中出现直肠出血,可利用手指压迫出血点进行止血。 3.感染:前列腺穿刺术后感染的发生率为0.1%-7.0%,严重感染可导致患者死亡。严重感染多与喹诺酮类药物耐药有关,如感染无法控制,应及时行细菌培养并调整抗菌药物使用策略。 4.迷走神经反射:前列腺穿刺引起的患者过度紧张和不适可导致中度或严重的血管迷走神经反射,发生率为1.4%~5.3%;主要表现为呕吐、心动过缓和血压下降。当出现血管迷走神经反射时,可将患者体位调整为头低脚高位并静脉补液,以缓解相关症状。 4穿刺结果预测及规范化的病理报告 患者年龄、PSA、前列腺体积、异常DRE、前列腺癌抗原3(prostate eaneer antigen 3,PCA3)、前列腺健康指数(prostatehealth index,PHI)心引等被认为是前列腺穿刺阳性的预测因素;多种量表被用于预测前列腺穿刺结果,但尚无得到多中心验证的适合中国人的量表。 前列腺穿刺病理报告应包括单针病理、Gleason评分及肿瘤百分比,以及穿刺样本总Gleason评分。 5重复穿刺 当第1次前列腺穿刺结果为阴性,但DRE、复查PSA或其他衍生物水平提示可疑前列腺癌时,可考虑再次行前列腺穿刺。 如具有以下情况需要重复穿刺: ①首次穿刺病理发现非典型性增生或高级别PIN,尤其是多针病理结果如上; ②复查PSA>10μ/L; ③复查PSA 4~10μg/L,%fPSA、PSAD值、DRE或影像学表现异常,如TRUS或MRI检查提示可疑癌灶,可在影像融合技术下行兴趣点的靶向穿刺; ④PSA 4~10μg/L,%fPSA、PSAD值、DRE、影像学表现均正常的情况下,每3个月复查PSA。如PSA连续2次>10μg/L,或PSA速率(PSAV)>0.75μg/(L·年),需要重复穿刺。 重复穿刺前除常规检查外,推荐行多参数MRI检查,基于多参数MRI的靶向穿刺可显著提高重复穿刺阳性率并避免漏诊高危前列腺癌。关于重复穿刺的时机,两次穿刺间隔时间尚有争议,建议3个月或更长,待组织结构完全恢复。 重复穿刺前如影像学发现可疑灶,应对可疑灶行靶向穿刺。 6前列腺系统穿刺的局限性及新策略 经直肠或经会阴前列腺系统穿刺活检术的主要局限在于假阴性、漏诊高危前列腺癌和过度诊断。如何在提高穿刺阳性率的同时避免过度诊断是前列腺癌早期诊断中面临的巨大挑战。近年来,以超声增强造影、超声弹性成像和多参数MRI为靶向的前列腺穿刺活检术在发现有临床意义前列腺癌、避免过度诊断方面展现了明显的优势。 MRI引导的靶向穿刺可在MRI引导下直接对可疑灶进行取材,其精确性最高。已有多项研究显示,MRI引导前列腺穿刺活检可以提高重复穿刺时高级别前列腺癌的检出率。但操作相对复杂,且价格昂贵,有一定推广难度。 MRI/TRUS融合技术结合了MRI定位的精度与经直肠超声引导穿刺的便利,在显著提高穿刺阳性率的同时,能够增加发现有临床意义的前列腺癌的比例并避免发现无临床意义的前列腺癌,与MRI下的穿刺相比操作更加便利。 中华医学会泌尿外科学分会中国前列腺癌联盟专家组
 刘边疆 主任医师 江苏省人民医院 泌尿外科3708人已读
刘边疆 主任医师 江苏省人民医院 泌尿外科3708人已读 - 精选 前列腺癌早期筛查的最佳年龄
丁香园 前列腺癌是欧美国家男性非常常见的恶性肿瘤,随着亚洲地区人均寿命的提高及生活方式的欧美化,亚洲地区前列腺癌的发病率也呈逐渐升高趋势,成为严重威胁男性生命健康的疾病。前列腺癌的筛查有助于前列腺癌的早期诊断,可以降低肿瘤的特异性死亡率。 前列腺特异性抗原 (PSA) 联合直肠指检 (DRE) 是目前前列腺癌筛查的主要方式。近年来基于 PSA 前列腺癌筛查已成为了国际争论的焦点,争论主要集中于 PSA 筛查何时开始才能有效降低前列腺癌特异性死亡率以及避免过度诊断与过度治疗。欧洲泌尿外科学会建议在 40~45 岁时检测基线 PSA 水平 ,而美国泌尿学会建议大多数男性从 55 岁开始。 瑞典哥登堡大学的西格丽德教授进行了一项关于前列腺癌筛查起始年龄的队列研究,提出前列腺癌的 PSA 筛选可以降低 50~54 岁男性前列腺癌患者的死亡率。文章发表在近期的 European Urology 上。 西格丽德教授及其团队采用队列研究的方法,选择 1995 年哥登堡试验中随机分入 PSA 筛查组的 3479 名 50~54 岁的男性为一组,另一组为 1982~1985 年马尔默试验中 51 到 55 岁 4060 名未行 PSA 筛查的男性。通过 17 年的随访,对两组人群前列腺癌诊断,转移和死亡的累积发病率和发病率比进行分析总结,另外还对哥登堡筛查组中第一次行 PSA 筛查的男性进行了二次分析。 研究发现哥德堡筛查组前列腺癌诊断数为 463(累积发病率 15.0%),而在马尔默未筛查组为 225(累积发病率 6.3%),其中哥德堡筛查组被诊断患有前列腺癌的男性更多为隐匿型 T1c 肿瘤,而在马尔默组更多为非隐匿型,并且更常出现远处转移。 哥德堡组转移人数为 15(累积发生率为 0.5%),而马尔默组为 42(累积发生率为 1.2%),哥德堡组前列腺癌死亡人数为 7(累积发病率为 0.2%),马尔默为 29(累积发病率 0.8%)。通过意向筛选原理得出哥德堡组筛查组比马尔默未筛查组男性的前列腺癌诊断风险高两倍以上(发生率比 2.56),但导致转移(发生率比 0.43)和死亡(发生率比 0.29)的风险明显降低。 基于以上人群的队列研究,西格丽德教授提出 PSA 筛选可以降低 50~54 岁男性的前列腺癌死亡率,PSA 筛查指南可以考虑是否应在不晚于 50~54 岁行 PSA 筛查。 虽然本研究的结果充分证明了 PSA 筛查对 50~54 岁男性患者的益处,但是随着研究的深入,基于 PSA 的前列腺筛查越来越受到争议,引发了众多亟待解决的问题。 首先,寻找一种更加合理有效的筛查策略成为目前的主要任务,风险分级以及更加个体化的筛查方案将是未来筛查方案的方向;其次,需要提高筛查过程中区分侵袭性及惰性前列腺癌的能力,从而达到减少过度诊断的目的。另外主动监测作为应对过度治疗的新方法,日益受到重视,这将有助于解决目前前列腺癌筛查面临的众多问题。
刘边疆 主任医师 江苏省人民医院 泌尿外科1920人已读 - 就诊指南 江苏省人民医院推进门诊全面预约制度的通知
尊敬的患者朋友: 为响应国家号召,切实加强疫情防控举措,在已部分停号和限号的基础上,进一步强化门诊部非急诊诊疗的全面预约制度,推行分时段就诊,提升门诊预约服务。 您可通过微信公众号、支付宝生活号、手机APP、网络、电话、短信等进行预约挂号(急诊及发热门诊除外),您也可以通过我院互联网医院线上就诊。请广大患者朋友理解与配合,谢谢! 预约方式: 电话号码:96100 短信号码:18851196100 官方网站:www.jsph.org.cn 手机APP:江苏省人医、我的南京 微信公众号及支付宝生活号:关注“江苏省人民医院”即可进行预约诊疗 江苏省人民医院门诊部 2020年2月17日
 刘边疆 主任医师 江苏省人民医院 泌尿外科2479人已读
刘边疆 主任医师 江苏省人民医院 泌尿外科2479人已读 - 就诊指南 手机看病攻略
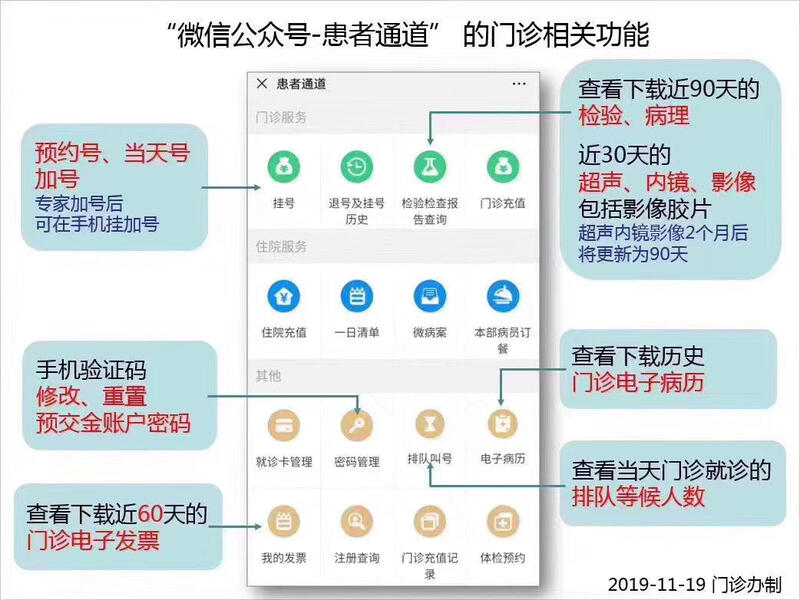
江苏省人民医院“微信公众号-患者通道”门诊相关功能
 刘边疆 主任医师 江苏省人民医院 泌尿外科1319人已读
刘边疆 主任医师 江苏省人民医院 泌尿外科1319人已读 - 医学科普 晚期肾癌的治疗
 刘边疆 主任医师 江苏省人民医院 泌尿外科1575人已读
刘边疆 主任医师 江苏省人民医院 泌尿外科1575人已读 - 医学科普 前「腺」上的柳叶刀——前列腺癌手术发展史
来源:丁香园作者:丁香园 前列腺癌好发于中老年男性,是目前最常见的泌尿系统恶性肿瘤之一。随着人口的老龄化,生活方式的改变和健康体检的普及,我国前列腺癌的发病率正逐年上升。 外科手术是治疗前列腺癌的主要方式,关于前列腺癌的手术治疗,近些年取得了较多进展。 百年前的起步,在「血的海洋」中完成 前列腺癌的手术治疗经历了100多年的不断变革—— 1904年,Young首次提出经会阴根治性前列腺切除术(RP); 1939年,Belt等对该项技术进行了部分改进; 1947年,Millin报道了经耻骨后根治性前列腺切除术(RRP)…… 然而在当时的年代,由于术中常常出现危及生命的出血,而术后性功能障碍发生率最高可达100%,加之多数患者出现严重尿失禁,因此Walsh教授将此类手术评价为「在血的海洋中完成的手术,给患者身心带来巨大灾难」。 第一次变革,挺立30年的外科「金标准」 之所以出现诸多严重并发症,归根到底是医生对前列腺区域的精细解剖缺乏足够了解。 20世纪70年代末至80年代初,Walsh和Donker利用新鲜尸体标本,对RP的解剖细节尤其是背部静脉丛和阴茎海绵体神经进行了深入研究,并于1982年首次报道「解剖性RRP」。这一报道对前列腺癌根治手术起到了革命性的推动作用,使手术由难变易,并显著降低手术并发症,肿瘤控制及性功能保护均得到了明显改善。 因此,在之后长达30年的时间内,RRP一直被评定为局限性前列腺癌外科治疗的「金标准」,大样本的临床回顾性分析均肯定了该手术的效果。 腹腔镜带来二度变革,小切口完成大手术 腹腔镜手术具有创伤小、术后恢复快、能直视下放大和清晰观察组织结构等优点。 1997年Schuessler开展了第一例腹腔镜根治性前列腺切除术(LRP)。虽然最初的临床应用效果并不理想,但随着手术器械的完善,并经Guillonneau等标准化手术过程以后,手术时间缩短、并发症减少,手术效果与开放手术相比无明显差异,使其开始广泛为泌尿外科医生所接受。 LRP又分经腹入路(TLRP)和经腹膜外入路(ELRP)两种术式。1997年Raboy等首次报道了ELRP,因ELRP仅在腹膜外间隙内操作,术中不经过腹腔,因此对术后胃肠道功能影响较小,同时具有术后恢复快、膀胱及输尿管损伤概率低等优势,对肥胖患者及既往有腹部手术病史者尤为适合。 四孔or三孔or单孔,腹腔镜手术的微创新 传统四孔法Cleveland术式是一种经典的ELRP,术中常规需要放置4个套管,即脐下缘皱襞处套管置入腹腔镜,左右腹直肌旁、第1个套管下2指水平套管置入超声刀和分离钳,右髂前上棘内侧套管置入吸引器。但较多的套管增加了出血、内脏损伤及切口疝的发生率,并影响美观。 国内有学者在传统四孔法ELRP的基础上,将右侧髂前上棘内侧套管省略,简化为三孔法ELRP。套管数量的下降减少了穿刺口出血及内脏损伤导致的出血风险,避免了四孔法中经常出现的协助暴露视野的拉钩与其它器械「打架」的现象,并降低了术者与助手之间配合的技术难度。但由于没有助手的帮助,要求术者对手术解剖层次的辨认更准确,操作的准确度更高。尽管如此,在一定腹腔镜手术经验的基础上,通过短暂学习可以熟练掌握三孔法。 单孔腹腔镜技术因其创伤小、切口美观等优点也可作为根治性前列腺切除术的一种可选术式。2008年Kaouk等首次报道了单孔LRP,与常规腔镜手术相比,单孔LRP需备专用手术器械。目前我国也有少数学者报道该种术式,但该术式操作难度较大、操作空间更小,术中器械相互干扰较严重,目前并未见其较常规腔镜手术有明显优势,仍在进一步发展中。 机器人技术,会是新的变革「前线」吗? 2000年,Abbou等首次报道了机器人辅助下的前列腺癌根治术(RALP),揭开了前列腺癌治疗的新篇章。目前用于外科手术的主要是da Vinci机器人系统,其较常规腔镜手术能提高手术操作的灵敏度、降低手术难度并缩短学习曲线,同时显著减少手术时间。 通过十多年的发展,机器人手术已成为欧美国家前列腺癌手术治疗的主要方法。大量的资料表明,RALP有术中出血量减少、术中输血率减少、住院时间缩短、术后疼痛轻、术后较早恢复到日常活动、围手术期并发症减少等优点。在肿瘤治疗效果、术后恢复尿控、性功能的恢复方面,短期的随访研究显示至少与RRP相同,长期的治疗效果还有待于进一步研究。 由于条件所限,在我国RALP还没有大量开展,RRP及LRP在我国仍为治疗前列腺癌的主要术式。不过随着经济的发展和研究的深入,RALP可能迎来更广泛的应用前景;又或许,机器人辅助技术的普及也将带来更多变革的可能。 参考文献 [1]Campbell SC,Lane BR.Malignant renal tumors.In Wein AJ,Kavoussi LR,Partin AW,et al.(eds.).Campbell-Walsh Urology,11ed.Philadelphia:Elsevier. [2]梅骅,陈凌武,高新.泌尿外科手术学.3版.北京:人民卫生出版社,2012:908-915. [3]刘茁,孟一森,虞巍,等.三孔法与四孔法经腹膜外途径腹腔镜下根治性前列腺切除术的比较[J].中华泌尿外科杂志,2015,(8):595-599. [4]Gao X,Pang J,Situ J,et al.Single-port transvesical laparoscopic radical prostatectomy for organ-confined prostate cancer:technique and outcomes[J].BJU Int,2013,112:944-952. [5]王永翔,赵立明,米登海.机器人辅助腹腔镜下前列腺癌根治术的研究现状[J].临床泌尿外科杂志,2011,(7):558-560. [6]孙颖浩.前列腺癌外科手术治疗的演变及启示[J].中华泌尿外科杂志,2015,(8):568-572. [7]Mullins JK,Feng Z,Trock BJ,et al.The impact of anatomical radical retropubic prostatectomy on cancer control:the 30-year anniversary[J].J Urol,2012,188:2219-2224.
刘边疆 主任医师 江苏省人民医院 泌尿外科3021人已读 - 学术前沿 窄带成像在泌尿外科应用专家共识
膀胱癌是全球常见的恶性肿瘤之一,2012年全球新诊断患者429800例,死亡165100例。在我国,膀胱癌目前是最常见的泌尿系统恶性肿瘤,发病率呈现逐年上升趋势。膀胱尿路上皮癌是膀胱癌最常见的病理类型,其中70%-80%为非肌层浸润性肿瘤,多数预后良好,但复发率较高,为50%-70%,其中20%-30%会进展为肌层浸润性肿瘤。膀胱镜检查是膀胱肿瘤诊断、治疗及术后监测随访的最重要方法,但对于一些扁平病变及微小的乳头状病变,膀胱镜可能会将肿瘤遗漏或误诊。因此,如何改进传统的普通白光膀胱镜,增加膀胱肿瘤病变的检出率,提高手术切除的彻底性及降低术后复发率成为目前困扰泌尿外科医师的难点之一。 近年,新的成像技术如荧光膀胱镜及窄带成像(NBI)的应用是膀胱肿瘤诊治的一大进展。NBI相对荧光膀胱镜,不需要提前将光敏剂灌入膀胱,不受光漂白对诊断时间的限制,操作相对简单,较易普及,具有一定优势。本文就NBI技术原理、在泌尿外科主要是膀胱肿瘤中的应用情况、操作规范步骤、存在局限和未来应用前景所形成的专家共识做一介绍。 一、NBI原理 普通白光膀胱镜利用白光观察,波长在400~760nm;而NBI利用白光中红绿蓝顺次成像的基础,使用特殊的滤光器对白光进行过滤,去掉波长最长的红光,仅留下波长415nm的蓝光和540nm的绿光。这种窄带光的特点包括:(1)蓝光波长较短,只能穿透黏膜表层,且波长与血红蛋白吸收峰一致,穿透黏膜表层后即能被血红蛋白大量吸收,可清晰显示棕褐色的黏膜表层毛细血管;(2)绿光波长较长,可穿透至黏膜下层,使黏膜深层的毛细血管呈现蓝绿色。因此,窄带光可改善图像的对比性和可视性。在用于泌尿外科疾病之前,NBI内镜技术已成功应用于食管、胃、结直肠等消化道疾病的诊断和鉴别诊断。 二、NBI当前应用情况 在膀胱肿瘤的诊断方面,英国的Bryan等最先报告应用NBI技术进行膀胱肿瘤诊断,结果显示NBI膀胱镜能发现普通白光膀胱镜无法发现的病灶。此后美国、欧洲、日本的学者又陆续报告NBI较普通白光提高了膀胱肿瘤的检出率。我国开展膀胱肿瘤NBI诊治技术基本与国际同步,获得了相似的结果。我国一项多中心临床随机对照试验纳入了384例患者,结果显示NBI诊断膀胱肿瘤的灵敏度及特异度均高于普通白光(97.7%比66.7%,50%比25%)。相应的Meta分析结果显示,NBI较普通白光膀胱镜明显提高膀胱肿瘤的检出率,其中包括膀胱原位癌。 在膀胱肿瘤的治疗方面,Naselli等睥纠最先报告在全程NBI视野下的经尿道膀胱肿瘤电切术(TURBt)安全可行。Cauberg等m1发现NBI辅助下TURBt较白光TURBt明显降低膀胱肿瘤的术后复发率。单中心前瞻性随机对照研究结果也显示,NBI辅助下TURBt较白光TURBt能降低术后复发率旧3。241。马天加等发现NBI辅助下钬激光或TURBt能降低非肌层浸润性膀胱癌3个月及1年的肿瘤复发率。但目前国内外仍缺乏设计良好的、多中心长期随访的NBI辅助下TURBt或激光治疗膀胱肿瘤的随机对照研究结果。 三、NBI操作规范和步骤 目前膀胱肿瘤的NBI膀胱镜检查可在门诊完成,高清摄像系统可实现白光与NBI间的一键切换。操作前先在普通白光视野下进行对白校正,膀胱镜自尿道外口直视下进入膀胱,先利用普通白光观察膀胱左右侧壁、后壁、顶壁、前壁、三角区和颈部黏膜,确定膀胱肿瘤的数目、大小、位置并标记。然后通过位于摄像头末端的操作按钮切换至NBI视野,再次检查膀胱各壁黏膜,注意与之前白光视野下发现的病灶进行比较,确定之前未发现的病变并明确肿瘤的范围和界限。观察过程中可进行普通白光与NBI视野的切换以确认病灶。最后,对可疑膀胱内病灶根据患者情况酌情进行活检。 若要进行NBI辅助下的TURBt或激光手术,患者需要取截石位,全身麻醉或椎管内麻醉,膀胱镜进入膀胱后观察步骤同上述。在NBI视野下于肿瘤边界1—50px外预先电凝正常膀胱黏膜标记切除范围。如果手术过程中的出血干扰到NBI视野下对膀胱肿瘤切除范围和深度的判断,术者可根据情况随时将NBI视野转换至普通白光视野以判断切除的范围和深度。初学者也可在NBI视野下标记肿瘤后转换至普通白光,进行TURBt或激光切除后再转换至NBI视野观察切除是否满意。最后,在膀胱低压冲洗下,检查创面有无活动性出血,留置三腔导尿管持续冲洗,术毕切除的标本送病理检查。 四、NBI局限性与发展前景 NBI技术在未来临床应用中仍需要进一步改进:首先,NBI技术究其原理仍是基于光学的显像对比技术,无法将图像直接放大至显微镜下观察,不是金标准的病理学诊断,未来仍需要探索如何将NBI技术同病理诊断紧密结合。其次,临床上应用NBI需要添加新的设备如配备NBI光源的膀胱镜系统,这将一定程度上增加患者膀胱镜检查和治疗的费用。最后,NBI技术需要一定程度的学习和适应过程。虽然学习曲线不长,但绝大多数习惯在普通白光视野下进行膀胱镜操作的泌尿外科医师仍然需要花额外的时间和精力去掌握这一项新技术。 未来,NBI技术在泌尿外科的应用范围将越来越广,有研究结果显示,应用NBI技术的输尿管镜能提高肾盂、输尿管等上尿路肿瘤的检出率心。随着技术的不断进步及越来越多的经验积累,NBI技术在泌尿外科的应用将上升至一个新的高度。 参与本共识编写及讨论的专家(按姓氏汉语拼音排序):陈光富(解放军总医院)、陈惠庆(山西省肿瘤医院)、高新(中山大学附属第三医院)、郭剑明(复旦大学附属中山医院)、胡志全(华中科技大学同济医学院附属同济医院)、金百冶(浙江大学医学院附属第一医院)、李长岭(中国医学科学院肿瘤医院)、潘铁军(广州军区武汉总医院)、齐隽(上海交通大学医学院附属新华医院)、沈益君(复旦大学附属肿瘤医院)、王增军(江苏省人民医院)、魏强(四川大学华西医院)、夏术阶(上海市第一人民医院)、邢金春(厦门大学附属第一医院)、许传亮(第二军医大学长海医院)、叶定伟(复旦大学附属肿瘤医院)、张旭(解放军总医院)、周芳坚(中山大学附属肿瘤医院) 执笔专家:沈益君、叶定伟
刘边疆 主任医师 江苏省人民医院 泌尿外科1564人已读





